A női meddőség hátterében álló leggyakoribb pszicho-neuro-endokrin problémák 2. rész: A hormonrendszer problémái
A mindennapi gyakorlatban kétségtelenül a hormonális változásokat követjük, amennyiben gyermekvárásról, ill. meddőségről van szó.
Melyek a leggyakoribb hormonzavarok, amelyek kivizsgálása, ill. kezelése lényeges lehet?
Fontosabb hormonzavarok
- Korai petefészek működésének leállása (20-30 éves korban), POF (Premature Ovarian Failure) szindróma. Ennek hátterében gyakorta az AMH=Anti Müllerian Hormon képződésének zavara áll. Mi az AMH? Az AMH jelzi a petefészekben meglévő petesejtek számát, életkorral, a petesejtek érése mennyisége folyamatosan csökken, aktuális szintjéből éppen ezért meg lehet állapítani a petefészek fennmaradó kapacitását, azaz azt, hogy körülbelül mikor „fogynak el” az érett petesejtek.
Amennyiben például az AMH értéke alacsony, nincs esélye a meddőségi központokban alkalmazott stimulációs módszer, azaz egy bizonyos mesterséges megtermékenyítési eljárás sikerének. Az AMH segítségével fiatal korban is meg lehet becsülni az esetleges korai menoapuza bekövetkeztének valószínűségét.
A hölgyek mintegy 10 százaléka (!) válik az átlagosnál jóval korábban, akár már a húszas éveik végére terméktelenné, és mivel egyre többen vállalnak gyermeket későbbi életkorban, lényegessé válhat a klimax várható időpontjának megismerése. A petefészek kapacitás ugyanis az éretlen petesejtek számával és minőségével jellemezhető, folyamatosan csökkentve a nők teherbeesési képességét. Az érésre kész petesejtek mennyisége már az élet nagyon korai szakaszában eldől, számuk pubertás korra 3-500.000. Ezek többsége azonban korai fejlődési stádiumban levő un. „előalak” marad, és nagy részük a fejlődés során elvész, kivéve abban az esetben, ha a FSH (Follikulus Stimuláló Hormon) stimulus éri. A túlélő petesejtek közül általában mindössze egy válik dominánssá, ami az LH (Luteinizáló Hormon) hatására megérik (ovuláció). Ez a ciklikus folyamat egészen addig zajlik, amíg a petefészek ki nem merül, tehát a menopauza (klimax) eléréséig. A menopauza előtt a megtermékenyítési képesség jelentősen csökken és a menstruációs ciklus általában rendszertelenné válik. Számos olyan kórképet ismerünk, amely nagyban befolyásolhatja a petefészek működését, például a korai menopauza vagy a policisztás ovárium szindróma (PCOS).
Az egyéni petefészek kapacitás (stimulálható petesejt tartalék) meghatározásra általában a ciklus korai szakaszában mért szérum FSH és ösztradiol mérést alkalmazták. Napjainkban ez kiegészült néhány helyen már egy másik hormon, az inhibin-B szint meghatározással is. Mivel mind az inhibin-B, mind az ösztrogén szintézise az FSH szabályozása alatt áll és ezek egy közös visszacsatolási (feed-back) rendszer részét is képezik, fontos, hogy a három hormon szintje közel sem tekinthető függetlennek egymástól. Az AMH mennyisége csökken a petesejtek érése során. Ez a specifikus tulajdonsága teszi alkalmassá az AMH-t, hogy az éretlen petesejtek számáról pontos képet alkossunk. Amennyiben a mért szérum AMH értéke alacsony, akkor a petefészek rezervoár kimerült és ekkor a jelenleg ismert, az in-vitro fertilizációs (IVF) centrumokban is alkalmazott stimulációs módszerekkel sem lehet sikert elérni. Ezért egy IVF kezelés előtt mindenképpen érdemes AMH szintet is mérni, hiszen így az ab-ovo sikertelenségre ítélt megtermékenyítési procedurákat el sem kell kezdeni, megkímélve a betegeket. Összegezve: nőkben a hormonszint jól jelzi a petefészek működését, információt ad a petefészek tartalékáról és stimulálhatóságáról.
- Az LH csúcs meghatározása és követése is fontos kérdés. A menstruációs ciklus folyamán ugyanis a növekvő tüsző egyre több ösztrogén hormont termel, melynek hatására - egy bizonyos szint elérése után - az egyik agyalapi mirigy hormon, az LH (luteinizáló hormon) szint hirtelen megnövekszik. Ezt nevezik LH-csúcsnak. Ennek legfontosabb hatása, hogy a tüszőben érlelődő petesejt néhány órán belül beérik, majd kb. 24-36 órával az LH-csúcs után kiszabadul a petefészekből, mely jelenséget tüszőrepedésnek, más néven ovulációnak nevezzük (3. ábra. Tüszőrepedés, ovuláció képe).
3. ábra
- Az agyalapi mirigyben termelődő petesejt érését stimuláló hormonnak, az FSH és az ellene képződő ellenanyagnak szerepe lehet a megmagyarázhatatlannak tűnő meddőségben. Az anti-FSH IgM és IgG antitestek képződése az autoimmunitáshoz vagy a megelőző IVF kezelésekhez köthető. A szérumokban jelenlévő anti-FSH IgG antitestek viszont felhalmozódnak, a preovulációs tüszőbe kerülvén gátolják a petesejtek érését.
- A méhnyak nyák, un. cervikális nyák képződésének zavara egyike azoknak a tényezőknek, amelyek a kivizsgálás során sajnálatos módon kevés figyelmet kapnak. Mi ennek a lényege? Élettani körülmények között a nyák víztisztává válik, elfolyósodik, rugalmasabb lesz, „oszlopot” alkot a spermium átjutásának elősegítésére (4. ábra).
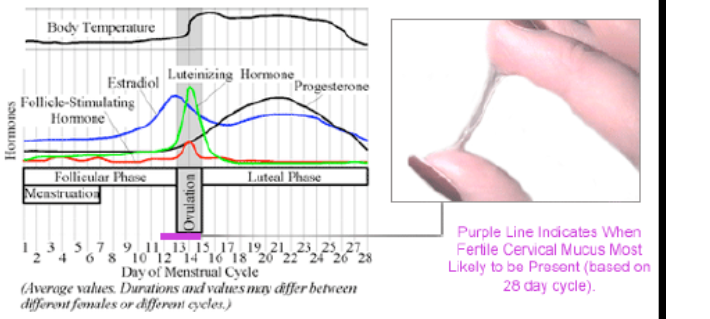
4. ábra. A cervikális nyák vizsgálata
- Az agyalapi mirigy által termelt és a tejelválasztásban lényeges hormonnak, a prolaktinnak (PRL) lényeges szerepe van mind a menstruációs zavarokban, mind a meddőség kialakulásában.
A prolaktin fokozott termelésében szerepet játszó okok két fő csoportra oszthatók:
1. Nem daganatokra:
Stressz hatására
Csökkent pajzsmirigyműködésben (hipotireózisban)
PCOS-ban (Policisztás ovárium szindrómában)
2. Daganatokra (az agyalapi daganatok többségét teszik ki!)
Mikroadenoma (átmérője <10 mm)
Macroadenoma (átmérője ≥10 mm).
A fokozott prolaktin termelődés tünetei:
| A klasszikus tünetek a különböző súlyosságú menstruációs zavarok |
| Menzesz hiánya, esetleg szabálytalan menzesz |
| Fejfájás, látászavar |
| Mellfeszülés, tejcsorgás |
5. táblázat
Prolaktin szint növekedését kiváltó gyógyszerek
| Depresszióban alkalmazott készítmények: szelektív szerotonin reputake gátló antidepresszánsok, triciklikus antidepresszánsok |
| Feszültségoldó készítmények pl. benzodiazepin |
| Hányáscsillapítók, gyomorpanaszok esetén alkalmazott készítmények: metoclopramid (pl. Cerucal) |
| Vérnyomáscsökkentők: Dopegyt, Verapamil |
| Allergia elleni szerek, az ún. antihisztaminok |
| A gyomorsav működését gátló ún. H2-receptor-blokkolk, protonpumpa gátlók |
| Hormonok: női hormonok (ösztrogének, anti-androgének) |
6. táblázat
Sorozatunk következő részében a pajzsmirigybetegségek és a meddőség kapcsolatáról lesz szó.
Kapcsolódó cikkeink:
- A női meddőség hátterében álló leggyakoribb pszicho-neuro-endokrin problémák 1. rész
- A női meddőségi esetek harmadának hátterében az endometriózis áll
- Meddőség ABC
- Melyek a női meddőség leggyakoribb okai?
Kép: Kzenon / shutterstock

Endokrinológus
A Budai Endokrinközpont specialistája "endokrinológia" témakörben
Kérem, tegye fel kérdéseit, készséggel válaszolok Önnek! Bizalmát köszönöm!













betöltés...