|
|
Kérdezz-felelek
Köszönöm megtisztelő bizalmát. Ön nagyon sok információt leírt, és arra komoly szakvéleményt kért. A kérdései világosak és érthetőek, de - legnagyobb sajnálatomra - a választ etikai és szakmai okokból attól kaphatja meg, aki a korábbi vizsgálatokat végezte. Az egyes laboratóriumi módszerek ugyanis nagyon eltérőek, ezért a vizsgálatok értékelésében a laboratórium orvosai és kezelőorvosai lehetnek segítségére, akik ezeknek az információknak birtokában vannak, „validálják” az eredményeket.
Továbbá szeretnék érdeklődni, hogy a két gyógyszer adagját automatikusan kell-e 1-re emelni, vagy csak az eredmények fényében érdemes változtatni az adagon.
Remélem jól van!
A gyógyszeres kezelés soha ne legyen automatikus.
Köztudott, hogy az élő szervezeteknek feltétlen szükségük van oxigénre. Az oxigén és annak vegyületei azonban károsak is lehetnek. A legjobb példa erre a folyamatra, amikor a vas rozsdásodik, vagy a vaj megavasodik. Az oxigén, amely alapvetően szükséges az élethez, egy nagyon reaktív elem. A vassal tehát reakciója során rozsdát képez, és amikor a vajban lévő zsírt oxidálja, az megavasodik. Hasonló folyamat játszódik le szervezetünkben is. Az antioxidáns egy olyan anyag, amely megvédi a szervezetünket attól a folyamattól, amelyet oxidációnak hívunk. Minél idősebbek vagyunk, annál inkább hajlamosabbakká válunk az oxidációra - bizonyos értelemben testünk is rozsdásodni kezd. Minden, ami megelőzi, vagy lassítja az oxidációs folyamatokat, antioxidánsnak minősül. Szervezetünk maga is termel néhány antioxidánst (amelyek endogén antioxidánsoknak nevezünk), de táplálkozásunk során más antioxidánsoknak (külső, ún. exogén antioxidánsokat) is magunkhoz kell vennünk.
Általánosságban azt mondhatjuk, hogy az antioxidánsok jót tesznek az egészségnek, a szabad gyökök pedig nem. Bár a gyümölcsök és zöldségek tele vannak antioxidánssal, a legtöbb ember nem eszik eleget ilyen ételekből, ezért az antioxidánsokból hiánya van. Ezért vált nagyon fontossá, hogy az antioxidánsokat tabletta és kapszula formájában pótoljuk szervezetünkben. Kínában az 1930-as években egy furcsa kór ütötte fel a fejét. Ez a betegség főleg Keshan tartományra korlátozódott és elsősorban a falusi lakosságot, ezen belül is a fiatal anyákat érintette. A betegség vezető tünete a szívizom gyulladása és elégtelen működése volt, amelyben sokan életüket veszítették. 1967-ben bizonyították a „Keshan disease” összefüggését az ivóvízzel és az ételekkel (akik más területekre költöztek a betegségük érdekes módon gyógyult!). A további vizsgálatok az bizonyították, hogy a betegség kiváltója a szelénhiány volt. A szelén nevét a görög „Hold istenről kapta (1. ábra). A név napjainkban is találó, mert kis mennyiségben (50-300 ug-ig) gyógyszer, 500 ug felett pedig méreg. A szelén nélkülözhetetlen nyomelem, amelynek biológiai szerepe az elmúlt évek kutatásai alapján felértékelődött. A sejtek működése során képződő szabad oxigén vegyületekről bebizonyosodott, hogy károsak és szerepük lehet olyan népbetegségek kialakulásában, mint a szív- és érrendszeri, a daganatos, és az immunológai betegségek. Ez az elem szükséges a megfelelő agy-működéshez, a pajzsmirigy és az immunrendszer fiziológiás működéséhez is. Az emberi szervezetben 6-14 mg szelén található, amelynek többsége a pajzsmirigyben, májban szívizomzatban, hasnyálmirigyben, herékben raktározódik. Biológia hatását azáltal fejti ki, hogy fontos elemét képezi egyes fehérjéknek. Korábban azt gondoltuk, hogy a terhesség alatt csak a megfelelő jód bevitel a fontos. Ez annyiban igaz, hogy az anya-magzat egységben az esetleges anyai pajzsmirigyhormon (tiroxin) a magzatban elsősorban az élet első 12 hetében okozhat jelentős hiányt. A legújabb kutatások azt bizonyították, hogy a szelén is lényeges szerepet játszik a pajzsmirigy működésében. Két fő hatása van:
1. Befolyásolja a mirigy hormonjainak képződését és lebontását, mivel a szelén tartalmú enzimek (dejodinázok) döntőek a thyroxinnak (T4) trijódthyroninná (T3) történő átalakulásban, tehát az aktív hormon képzésében.
2. A pajzsmirigyben a hormonképzés során magas a szabad oxigén-gyökök szintje és a szelén, ill. a szelenoproteinek jelentős gyökfogó hatásuk miatt védik a szöveteket. A szelén bevitel csökkenése ezért több betegséggel, köztük a népbetegségnek számító pajzsmirigy betegségekkel is kapcsolatban van.
Hazánkban a nemzetközi felmérések mind a szelén alacsony szérum szintjét (59 ug/l), mind a pajzsmirigy betegségeinek magas prevalenciáját (1,5/000/év) igazolták. A szelénből a napi bevitel férfiak számára 70 ug/nap, nőknek 55 ug/nap, a terhesség alatt azonban a kívánt mennyiség növekedik és eléri 50-80 ug/nap mennyiséget is. Súlyos szelénhiány hazánkban nem gyakori és általában jól kiküszöbölhető megfelelő élelmiszerek fogyasztásával. A helyzet a jódhiányhoz hasonlóan terhességben változik, amikor is az igény megnövekszik. A szelénhiány nem csak a strúma létrejöttében játszhat szerepet, hanem a leggyakoribb pajzsmirigybetegség az autoimmun thyreoiditis (AT) létrejöttében is. A betegség kialakulásában és diagnosztikájában a pajzsmirigy peroxidáz enzim (TPO) elleni-, kisebb mértékben a thyreoglobulin (Tg) elleni antitestek felelősek. Ezen antitestek meghatározóak a pajzsmirigy működésének csökkenésében, a hypothyreosis kialakulásában. Ennek sajátos formáját a szubklinikus hypothyreosis képezi, amikor a vérben mért hormonok értékei élettani tartományban vannak, de az autoantitestek szintje magas. Ezen nőkben gyakran figyeltek meg terméketlenséget, ismételt vetéléseket és sikeres kezelés után gyermekáldást. Az AT egy önálló formája a post-partum thyreoiditis (PPT), amely a szülést követő 1 éven belül kialakuló átmeneti vagy végleges pajzsmirigy károsodást okozó gyulladás. A PPT arra hajlamos betegekben alakul ki, a genetikailag meghatározott fogékonyságot bizonyos. A PPT egyébként egészséges nőkben 5-10%-os, 1-es típusú diabetes mellitusban szenvedőkben 25%-os, anti-TPO pozitív egyénekben 40%-os gyakorisággal alakul ki. A PPT kezdetén 1-2 hónapig tartó, klinikailag enyhe pajzsmirigy túlműködés okozhat panaszokat, a szülést követően átlagosan 6 hónappal fokozatosan csökkent működés (hypothyreosis) alakul ki, ami nemritkán súlyos klinikai tüneteket okoz. A betegségre a nyaki érzékenység, ismeretlen eredetű szívpanaszok, depresszóra való hajlam, a koleszterin szint emelkedése, a menstruációs zavarok kialakulása, a kevés étel fogyasztása után kialakuló hízás, a nagyfokú feledékenység, fázékonyság, fájdalmatlan pajzsmirigy megnagyobbodás, strúma hívhatja fel a figyelmet. A pajzsmirigy-hormonok a jól ismert módon tükrözik a funkcionális állapotot, az anti-TPO rendszerint pozitív. Ultrahang-vizsgálatkor az echoszegénység, a szcintigráfia során a kórosan alacsony felvétel jellemző. A PPT hosszú távú következményeit jelzik azok az adatok, melyek szerint a PPT lezajlása után 1 évvel a betegek 20-30%-ában, a szülést követő 7. évben pedig mintegy 50%-ban definitív hypothyreosis (csökkent működés) alakul ki, ráadásul a következő terhességek során a PPT 70%-os valószínűséggel ismétlődik. A betegség kialakulásában meghatározó antitestek képződésének befolyásolására eddig nem állott rendelkezésünkre hatásos gyógyszer. Csak az utóbbi évek kísérletei és klinikai tudományos munkái vetették fel annak lehetőségét, hogy a szelén előnyös lehet az az autoimmun pajzsmirigygyulladás terápiájában. Saját vizsgálataink közléseink és a nemzetközi irodalom (Balázs Cs és Fehér J CEMED, 3, 269-277, 2009, Negro R és mtsai J Clin Endocrinol Metab 92: 1263-1268, 2007, továbbá Lazarus J.) is azt igazolták, hogy a szelén kezelés alkalmas az AT-es betegek gyógyítására és szélesebb körű alkalmazásra, esetleg a betegség kialakulásának, kiújulásának megelőzésére is. A nemzetközi irodalom tanulmányainkkal összhangban tanácsolja a szelén bevitelét terheseknek 50-100 ug/nap mennyiségben.. Arra is meggyőző adatok utalnak, hogy a szoptatás idején is ajánlatos a szelén kezelést folytatni.
Jó egészséget kívánok:
A kérdésem a következő lenne: Férjemmel kisbabát szeretnék ezért nőgyógyászom javaslatára az alapvető hormonvizsgálatokat elvégeztük. 21. napi progeszteron értékem 41,2 nmol/l, amire azt mondta, hogy rendben van de támogassuk meg azért duphaston tablettával (a beágyazódás segítésére), ártani nem árthatok vele. Orvosi utasításra a ciklus 10. napjától kellett 10 napon át napi 1x szednem. Mivel ezt többször is megerősítette, nem kételkedtem benne, hogy esetleg máshogy kellene szednem. Mint kiderült nagy félreértés lehet, mert a betegtájékoztató alapján és egyéb helyeken olvasva, egyértelműen kiderült, hogy a ciklus második felétől kell szednem a 25.-ig napig. Tehát mivel én már a 19. napon abbahagytam esélyt nem adtam egy esetleges terhességnek a hormonszint hirtelen esése miatt....hiszen az abbahagyás után 5 nappal meghozta a menstruációt. Az orvosommal természetesen ezt mindenképp tisztázom. De félek, hogy ezzel a gyógyszerhasználattal ártottam és esetlegesen felborulhat az egyébként jól működő ciklusom...
Az első kérdésem az lenne, hogy Ön mit gondol 41,2 nmol/l prog (21.nap) értékkel egyáltalán szükséges e szednem hormontartalmú készítményt, vagy ezzel az adaggal napi 1x 10mg, nem árthatok vele, persze ha az előírtaknak megfelelően szedem.
A másik kérdésem, hogy ha már elkezdtem, abba lehet e ezt hagyni, vagy pár hónapig folytatnom kell a \"kúrát\", és befolyásolja e a gyógyszer helytelen szedése a későbbi teherbeesésemet.
Előre is nagyon köszönöm a válaszát!
Emz
A történtekhez sem etikai, sem jogi okok miatt nem fűzhetek szakmai komentárt.
A gyógyszerek indikációja és szedése egyéni, az adott betegre szabott legyen!
Jó egészséget kívánok:
Kedves Professzor úr! A segítségét szeretném kérni. 37 éves nő vagyok, a kisfiam elmúlt 3 éves (lombik baba, a sokadik lombik próbálkozásra sikerült) és szeretnénk még egy babát. Endometriózis miatt volt indokolt a lombik, de a kisfiam születése óta nem jelentkezett újra ez a betegség. Emellett igazán peteérésem sem volt szinte soha spontán. Az utóbbi egy évben volt 3 lombik próbálkozásunk, az utolsó sikeres volt, de sajnos a 8. héten elhalt a terhesség, idén január elején volt a műszeres befejezése. Voltam inzulin vizsgálaton melynek ezek lettek az eredményei: Glükóz terhelés 0 perc 5,35 nmol/l (4,00-6,00), Glükóz terhelés 120 perc 8,05 nmol/l (4,00-7,80), Inzulin profil 0: 38,5 pmol/l, Inzulin profil 1: 611,5 pmol/l, TSH 1,000 mU/l (0,270-4,200), Testosteron 0,98 nmol/l (0,22-2,90), Prolaktin 40,14 ng/ml (4,79-23,30) ez napi 1,5 szem Bromocriptin szedése mellett. A vérvétel a küret utáni 21. napon készült, a megelőző két napban nem szedtem a Bromocriptint, mert elfogyott, a vérvétel napján írattam ki újat. (Kb. 6 éve szedem a Bromocriptint) Továbbküldtek endokrinológushoz az inzulin eredményem miatt, de a doktornő ezzel nem foglalkozott, mondván ez a vizsgálat így nem megfelelő, hanem a magas prolaktin szintem miatt elküldött SELLA MR-re (amit én nagyon szívesen kihagynék a klausztrofóbiám miatt, bár erre nem sok az esély, 02.06-ra van beutalóm). A prolaktinom a határértékek között szokott lenni, minden lombik előtt volt vérvétel ahol ezt is nézték. Ön szerint is rendben vannak ezek az eredmények a prolaktin kivételével? Ön is indokoltnak látja az MR-t? Volna valamilyen vizsgálat amit javasolna? Válaszát várva, köszönettel!
Tisztelt Kérdező!
Az MRI vizsgálat elvégzése valóban indokolt és oki kezelés(ek) elkezdése.
Jó egészséget kívánok:
vércukor: 5.3 mmol/l(4.1-5.9)
TSH: 1.390 uU/ml (0.270-4.200)
FSH:7.5 mU/l
LH:9.0 mU/l
Prolaktin:364.0 mU/l (102.0-496.0)
Ösztradiol:146.0 pmol/l
Tesztoszteron:3.8 nmol/l (0.2-1.7)
SHBG:10.4 nmol/l
szabad androgén index:36.346%
inzulin:303.9 pmol (17.8-173.0)
ezen értékek alapján szeretném a véleményét kikérni! tekintettel a magas androgén indexemre polycysrás ovárium syndroma vagy mellékvese adenomám van e?
mennyi az eséje annak hogy mellékvesémmel van a gond! válaszat elöre is köszönöm!
Tisztelettel: G. Zsófi
Köszönöm megtisztelő bizalmát. Ön vaóban sok sok információt leírt, és arra komoly szakvéleményt kért. A kérdései világosak és érthetőek, de - legnagyobb sajnálatomra - a választ etikai és szakmai okokból attól kaphatja meg, aki a korábbi vizsgálatokat végezte. Az egyes laboratóriumi módszerek ugyanis nagyon eltérőek, ezért a vizsgálatok értékelésében a laboratórium orvosai és kezelőorvosai lehetnek segítségére, akik ezeknek az információknak birtokában vannak, „validálják” az eredményeket. Hozzá kell tennem, hogy az eredmények a kórelőzménytől, az eddig kapott gyógyszerektő is függenek és ezeket kell holisztikusan értékelni.
Jó egészséget kívánok:
Folyamatos problémát okoz néhány kisebb méhen belüli mióma, a nagyon erős és hosszú vérzés miatt.
A nőgyógyászom azt mondta, ösztrogén-dominancia lehet. Egy küretet javasolt a szövetminták miatt, után pedig gyógyszerre akar beállítani a miómák miatt.
Megnézessem magam endokrinológussal is mielőtt gyógyszert ír? Gondolom, ha ez csak egy tünet a sok közül (hasi hízás, ingerültség, meddőség, száraz bőr, enyhén duzzadt pajzsmirígy), érdemes innen megközelíteni a problémát, mielőtt gyógyszerezik.
Köszönöm szépen.
Ösztrogén dominancia valóban lehetséges. Erről korábban részletesen írtam.
Jó egészséget kívánok:
Pajzsmirigy UH vizsgálat március 20-án történt. A vizsgálat eredménye a következő:A jobb lebeny 18x22x54mm,a bal lebeny 17x18x58mm a lebenyek inhomogének,bennük diffúzan echoszegény területek ábrázolódnak.Trachea norm.tág.A vascularisatio nem fokozottabb.A jobb lebeny alsó pólusa alatt parajugulárisan 15x8mm-s homogénen echoszegény képlet látható.Bal oldalt hasonló localisatioban ugyancsak echoszegény 6x8mm-s képlet ábrázolódik.
Általános vérképvizsgálaton voltam a TSH szintem:4,580 referencia tartomány :0,27-4,690.
Most kaptam egy beutalót Endokrinológiai vizsgálatra.32 éves vagyok, milyen vizsgálatokra számíthatok?Mi lehet a megnagyobbodás oka?Legjobban az érdekelne mi az amit a jobb lebeny alatt láthatott az orvos? Válaszát előre is köszönöm.
Tisztelettel:Zsuzsanna
Nagy valószínüséggel göbös pajzsmirigybetegsége áll fenn. Hasonló kérdést gyakran kapok kedves Olvasóktól. A pajzsmirigyükben göböt észleltek és azt írják, hogy ezen a területen az orvosok körében is sok a tanácstalanság. Ezért egy rövid összefoglalót mellékelek, amelyben egyúttal bemutatok egy általam végzett viszonylag egyszerű, nem műtéti megoldást ezeknek a betegeknek a gyógyítására.
A pajzsmirigy göbös betegségei gyakran nem, vagy későn kerülnek felismerésre. Néha csak a „rutinszerűen” elvégzett vizsgálatok hívhatják fel rá a figyelmet, máskor a beteg észleli a furcsa göböt vagy göböket. Jelentőségük az, hogy nem csak kozmetikai gondot jelentenek, hanem jó és rosszindulatú daganatokat is rejthetnek. Ezek fokozott működéssel járó göbök lehetnek, amelyek sok hormont termelnek („meleg” göbök). Ezek kimutatásához a pajzsmirigy megtapintása és hormon meghatározások mellett izotópos vizsgálat is szükséges. A túlműködés a hagyományos gátlószeres kezeléssel csak átmenetileg gyógyítható(!), a készítmény elhagyása után a túlműködés ismét jelentkezik. A végleges gyógyulás izotóp terápiától, esetleg műtéttől várható.
Az ún. hideg göböknek két fő csoportja van:
• A rosszindulatú daganatok nem járnak túlzott hormon-termeléssel, különböző méretű „hideg” göbök formájában jelentkeznek. A diagnosztizálásukhoz az ún. tumor marker (thyreoglobulin) meghatározása és szövettani, citológiai vizsgálat szükséges („vékonytű biopszia”). Kezelésük műtéttel és izotóppal lehetséges.
A másik csoportba a ciszták tartoznak, amelyek kezelése egyéni megítélést ígényel.
Jó egészséget kívánok:
Az alább felsorolt eredmények alapján Ön milyen kezelést javasolna? Tiroxin pótlás?
Az autoimmun folyamat mivel gyógyítható?
Meglévő tünetek: kialakult túlsúly, állandó alvás kényszer, libidó zéro, intenzív napi sportolás és diéta mellett sem mozdulnak a kilók, szemviszketés, néhol pigment hiány.
anti-Thyreoglobulin AT: * 237 IU/mL (határérték:0 - 40)
TSH: 2,28mIU/l (határérték: 0,4 - 4)
FT3: 5,39 pmol/L (határérték:2,3 - 6,45)
FT4: 13,1 pmol/L (határérték:11,5 - 22,7)
Nagyon várom szíves válaszát.
Üdvözlettel:
Andrea
Köszönöm megtisztelő bizalmát. Ön sok információt leírt, és arra komoly szakvéleményt kért. A kérdései világosak és érthetőek, de - legnagyobb sajnálatomra - a választ etikai és szakmai okokból attól kaphatja meg, aki a korábbi vizsgálatokat végezte. Az egyes laboratóriumi módszerek ugyanis nagyon eltérőek, ezért a vizsgálatok értékelésében a laboratórium orvosai és kezelőorvosai lehetnek segítségére, akik ezeknek az információknak birtokában vannak, „validálják” az eredményeket.
Jó egészséget kívánok:
Tisztelt Professzor Úr!
2011 öta pajzsmirigy túlműködéssel kezelnek. 2012. júliusában kaptam egy izotópos kezelést. Novemberi ellenőrzésnél normál értékeim voltak, így napi 1 tablettára csökkentették a Methotyrint, és két havonta történő ellenőrzések mellett további, fokozatos csökkentést tervezett a doktornő. Januárban ismét alacsony TSH értékem volt, a T3, T4 normál érték, ezért egyik nap 1, másik nap 1,5 tablettára állítottak át. Most 2 hónap után a TSH értékem 11,6 lett, a T4 is alacsony.
Az orvosomat nem tudom elérni, ezért szeretném kérdezni, hogy abba hagyjam-e teljesen a tabletta szedését, vagy fokozatosan kell elhagyni? Illetve ezek után milyen kezelésre számíthatok. Köszönöm válaszát.
Tisztelt Kérdező!
Köszönöm megtisztelő bizalmát. Ön nagyon sok információt leírt, és arra komoly szakvéleményt kért. A kérdései világosak és érthetőek, de a választ etikai és szakmai okokból attól kaphatja meg, aki a korábbi vizsgálatokat végezte és a gyógyszeres szedés indikálta, ill. a felvilágosítást adta. Nehéz szívvel mondom és írom, de nemcsak az etikai, de a jogi korlátok is kötnek! Noha e-mailen szakvéleményt és tanácsot adni kényelmi szempontból előnyösebb lenne, mégis azt kell, hogy mondjam, szakmailag nem vállalható. Szakmai véleményt, tanácsot csak úgy tudok felelősen adni, ha nem csak a leírható eredményeket van lehetőségem megítélni, de Önt is láthatom, megvizsgálhatom, és így a klinikai képet, kórtörténetet, labor- és ultrahang eredményeket egyben, egységben holisztikusan értékelhetem. Kérem, hogy keressen fel személyesen, ahol mindent részletesen átnézhetünk, értékelhetünk, a megoldást megtalálhatjuk. A gyorsabb átfutási idő miatt, kérem, hívjon a következő telefonszámon: 0630/631-9309, vagy amennyiben megad egy telefonszámot, felhívjuk időpont-egyeztetés végett. Amennyiben további kérdés merül fel, kérem, forduljon hozzám bizalommal!
Az orvosi tanácsok, konziliumok dilemmái
Jó egészséget kívánok:
Tisztelt Professzor Úr!2008 ban diffuz struma,hyperthyreosis,Basedow miatt PM műtétem volt.A-TPO,ATG neg.volt.ezután a szemem visszahúzodott.2012 re TSH kissé emelkedett lett .jo-i enyhe exhoptalmus alakult ki,fejfájás kettőslátás nincs.kissé aluszékony,fáradékony,de nem hizik.TSH:5,66 L-thiroxin 50 ug 1x1/2tbl.2013:TSH:3,09--5,66ulU/ml tovább az L-thiroxin napi 1/2 szedése.a kérdésem az lenne,hogy gyakorlatilag tökéletes a TSH,de a tüneteim nem múlnak.A szemem ödémás,a Basedow mind a két szememen látszik ,a homlokom fáj,néha nehéz légzésem ugyanúgy van,inkább fogyok mint hìzok,a szivem mintha kihagyna néha,de igazán a szemem a legrosszabb és a szemészeten sem adnak rá semmit.nem értem miért produkálok túlmüködési tüneteket,amikor elvileg alul működöm már.van erre valami ami segìt?Kérem szépen a professzor úr véleményét,segìtségét Tisztelettel!Köszönettel Szilvi.
Tisztelt Szilvi!
Sajnos a szemtünet a Basedow kór egyik rettegett szövődménye, amely műtét után is jelentkezhet és nehéz kezelési gondot jelent a beteg és orvosa számára egyaránt.A szem nem vagy nehezen gyógyuló gyulladásai hátterében pajzsmirigy-betegség állhat. Mivel a szemtünetek megelőzhetik, ill. több hónappal követhetik a pajzsmirigy immunológiai ("autoimmun") megbetegedését, ezért a diagnózis hónapokat késhet, pedig ebben a kórképben a minél előbbi kórisme és kezelés a beteg szeme világának megmentését jelentheti.
A klinikai tünetek egyes betegekben és a betegség különböző stádiumaiban eltérőek lehetnek. Kezdetben domináló a fényérzékenység, fokozott könnyezés, fejfájás, idegentest-érzés, később lép fel a szem körüli duzzanat (ödema), kötőhártya gyulladás, látászavar, homályos, majd kettőslátás. Feltűnő lehet a szem "kidülledése", a szaruhártya károsodása, szemizmok hegesedése. Az első szakaszban dominálóak a gyulladásos tünetek (ún. "nedves szem"), később a gyulladásos tünetek "kiégnek" és már sajnos hegesedéssel járó szimptómák váltják fel.
Mikor gondoljon a beteg pajzsmirigybetegséghez társuló szembetegségre?
Ha nem vagy nehezen befolyásolható fentebb említett panaszok lépnek fel és korábbiakban pajzsmirigybetegség miatt kezelték, ha az allergiásnak tartott szembetegség az addig alkalmazott kezelésre nem javult. A diagnózishoz nem elegendők a hormonális vizsgálatok, hanem szakirányú immuno-endokrin kivizsgálás, részletes speciális immunológiai tesztek és az esetek egy részében CT is szükségesek. Lényeges, hogy a minél korábban elkezdett speciális immunológiai ("immunmoduláns") gyógyszeres, gyakran infúzós kezelés eredményes
Mi tehet a beteg a megelőzés érdekében?
Először is gondoljon mind a háziorvos, a szemészorvos és a beteg erre a lehetőségre. A legfontosabb a dohányzás azonnali elhagyása, mert a betegség kialakulásában és romlásában a cigarettázás meghatározó fontosságú. A USA-ban a betegek kezelését el sem kezdik, amíg a beteg nem hagy fel ezzel a kóros szenvedéllyel. Napjainkban már vannak olyan készítmények, amelyekkel megelőzhető ez a betegség.
A kezelés előtti és után képeket mellékelem.
.jpg) |
.jpg) |
.jpg) |
.jpg) |
.jpg) |
.jpg) |
Javulást és jó egészséget kívánok, tisztelettel:
Egy valószínűleg hormonális probléma miatt kérném a tanácsát. 39 éves, 8 évre gyermekre vágyó nő vagyok, azonban mesterséges megtermékenyítésben nem vettem részt.
4 évvel ezelőtt miómát találtak a méhemben, ami miatt laparoszkópiás-hiszteroszkópiás műtétre került sor, a műtét során összesen 7 db! miómát, egy polipot távolítottak el (a legnagyobb mióma női ököl nagyságú volt). Pár hónapja ismét több miómát talált a nőgyógyászom az UH vizsgálat során. (Szerencsére egy éve a Richter gyárt egy gyógyszert, ami a miómákat sorvasztja, ezért további műtétre nem volt szükség. Jelenleg éppen ezt a gyógyszert szedem.)
Szeretném azonban megelőzni ismételt kiújulását a miómáknak és ezzel kapcsolatban szeretném megkérdezni professzor urat, hogy lát-e esetleg összefüggést az alapbetegségem és a mióma között? 7 éve ugyanis basedow kórt állapítottak meg, ami miatt volt egy strúmaműtétem, majd 4 évre rá a kiújulás miatt izotóp-kezelésen estem át. Jelenleg kezelve vagyok, azonban továbbra is magas a TRAK értékem (az Anti-TPO rendben van). Autoimmunitáshoz esetleg lehet-e köze a miómának? A családban más nőrokonomnak miómája nem volt, ezért genetikai oka talán nincs.
Hálásan köszönöm előre is a válaszát.
Üdvözlettel:
Anna
A Basedow kór autoimmun kórkép és a leírása szerint jelenleg sem nyugodott meg a folyamat. A myoma nem autoimmun eredetű kórkép, de a pajzsmirigy működésének felborulása és az ezzel járó hormonális zavarok szerepet játszhatnak a tünei kiujulásában. Tisztázni kellene immuno-endokrin státusát.
Jó egészséget kívánok, tisztelettel:
Végső elkeseredésemben írok Önnek. 41 éves vagyok, 2011. óta próbálok teherbe esni, a szokásos meddőségi kivizsgálások megtörténtek (elég lassan) az elején még minden rendben volt, kivéve hogy el vagyok záródva (a vizsgálat szerint) Azonban 2011 őszén először magas lett az FSH értékem és azóta is az, ezért nem kezdtek semmilyen beavatkozásba. Eddig a legmagasabb értékem 17 volt, egy alkalommal. Tavaly januárban méhüreg vizsgálat is volt, ekkor is közölték, hogy csak lombik jöhetne szóba, de mivel az FSH magas, sürget az idő. Nem történt semmi, nem lett jobb az FSH, ezért feladtam a harcot. Kimaradt a vérzésem, de volt már ilyen máskor is. Azonban júniusban elvetéltem úgy, hogy nem is tudtam róla, hogy terhes vagyok, ez a szövettanból derült ki. Ekkor a tragédia mellett örültem is, hiszen azért összejött, annak ellenére, hogy azt mondták, kizárt, hogy természetses úton teherbe essek. Terhességem után pár hónapra ismét felkerestem a meddőségi központot, hiszen teherbe estem előtte. Ekkor 12 lett az FSH értékem, viszont sem gyógyszerre, sem injekcióra nem lett egy tüszőm sem. Ekkor megint feladtam, bár a doktor úr azt mondta, ha gondolom, megnéz még párszor UH-n. De úgy vélem, Ő is reménytelennek lát. Jelenleg volt 3 hónap normáls ciklusom, bár hogy volt-e tüszőrérés, nem tudom, az LH teszt mutatott vonalat, de nem erőset.Most megint 2 hete késik, terhes nem vagyok.
Ön szerint tényleg esélytelen már teherbe esnem? Nem lehet már tüszőérésem? Próbáltam Önhöz jelentkezni, de csak decemberre kaptam időpontot. A korom miatt gondolom, nálam minden nap számít, és már kétszeri feladás után Ön az utolsó reményem, mielőtt végleg feladnám.
Üdvözlettel
Krisztna
Ne adja fel! Részletes immuno-endokrin vizsgálat után - miként sok hölgynek, betegnek - sikerült áldott állapotba kerülnie.
Értelemszerűen az elmondottakből diagnózist és kezelést mondani nem tudok, de igyekszem elintézni, hogy minél előbb találkozhassunk. Kolléganőmnek szóltam és igyekszem egy "megüresedő" helyre soron kívül előjegyezni.
Kolléganőm e-mail címe: Szekelym@vipmail.hu
Jó egészséget kívánok:
Kisebb súlyfelesleggel küzdök (5-6 kg), eredménytelenül. Nem részletezném ezt a problémámat, inkább a következő lépést. Elmentem egy hormonvizsgálatra, ahol a thyreoglobulin autoantitest (ATG) értéke 436,00 volt. A kezelőorvosom nem endokrinológiai szakértő, ezért csak annyit tudott mondani, hogy az immunrendszerem támad egy bizonyos hasnyálmirigy hormont és ez nem jó, forduljak endokrinológushoz.
Szeretném megkérdezni, milyen problémáról lehet szó? Merre induljak, mit tegyek?
Segítségét előre is köszönöm,
tisztelettel,
B.Márta
Valami félreértésről lehet szó, ez nem a hasnyálmirigyet, hanem a pajzsmirigyet érintő folyamat lehet. Nagy valószínüséggel autoimmun betegsége áll fenn. Az immunrendszer feladata a szervezet saját szöveteinek és sejtjeinek („integritásának”) védelme. Amennyiben ebben hiba támad, akkor az immunrendszer sejtjei és az általuk termelt fehérjék (antitestek) saját szöveteik, „antigénjeik” ellen támadnak és ez a sejtek működésének gátlásához, esetleg a működésük növekedéséhez vezethet. Az autoimmun betegségeket didaktikai okokból elkülönítjük a szisztémás és az egy-egy szervre lokalizálódó szerv-specifikus formáit. Ezekre a betegségekre jellemző, hogy öröklődnek, főleg nőkben fordulnak elő és gyakran társulnak egymással (pl. pajzsmirigybetegség cukorbetegséggel, meddőséggel stb).. Az autoimmun eredetű szerv-specifikus pajzsmirigybetegségeknek két fő formája ismert: az autoimmun pajzsmirigygyulladás (Hashimoto betegség) és Basedow-Graves kór.
A krónikus autoimmun gyulladás kezdetben gyakran tünetmentes, de együtt járhat átmenti pajzsmirigy érzékenységgel vagy megnagyobbodással, tömött tapintatú strúmával, esetleg hőemelkedéssel. Következményeként tartós alulműködés is előfordulhat már a betegség kezdetén előfordulhat. A pajzsmirigy komponensei: a Tireoglobulin és a pajzsmirigy peroxidáz enzim (TPO) elleni antitest mérése fontos. Észlelésekor a pajzsmirigy vékonytű biopszia (szövettani vizsgálatot) is szükséges lehet. A betegség korai felismerése azért is fontos, mert a tünetmentes forma („szubklinikus”) is jelentős rizikófaktora számos betegségnek. A betegség lefolyásában négy stádiumot különíthetünk el: l Hiperfunkciós stádium: betegség kezdetétől számított 1-6 hét. A tünetek a sejtek károsodása miatt felszabaduló jelentős mennyiségű hormon következtében jönnek létre („destruktív hyperthyreosis”). 2. Hipofunkciós stádium: a betegség kezdetétől számított 8. héttõl 4-6 hónapig. 3. Regenerációs stádium: A betegség kezdetétől számított 7-12 hónap. 4. Definitív stádium: ha a regeneráció teljes, akkor a beteg gyógyult, míg a betegek többségében súlyos, enyhe, esetleg szubklinikus hypothyreosis alakul ki (a TSH szint emelkedett, de a perifériás hormonok szintje az élettani határokon belül van). A hypothyreosis egyes formáinak meghatározásában lényeges az élettani TSH szint definiciója. A szuperszenzitiv TSH (sTSH) módszerek lehetővé tették a szubklinikus és az enyhe hypothyreosis megkülönböztetését. A sTSH 2.5 mU/l felső szintjét (!) az irodalom általában elfogadja, de számos, a szerzők által is leírt megkötést is megfogalmaz. A fiziológiás TSH szint felső határának 4,5-ről 2,5- mU/l-re csökkentése azt is eredményezte, hogy az Egyesült Államokban a szubklinikus hypothyreosisos betegek száma meghaladja a 20 milliót. A TSH meghatározásának fontosságát senki nem vonja kétségbe, de annak abszolutizálása félrevezető lehet. Ezért is lehet támogatni azt a legújabb véleményt, hogy a diagnózis megállapításakor ne csak a TSH értéket, hanem a familiáris adatokat (előfordul-e pajzsmirigybetegség a családban?) az immunológiai tesztek eredményét, spontán abortuszokat, egyes gyógyszerek fogyasztását (anorganikus készítmények:pl. Cordaron, betadin kúp, oldat) is célszerű figyelembe venni. Fontos, hogy még akkor ismerjük fel a betegséget, amikor a gyulladás már fennáll (antitestek magasak!), de még a pajzsmirigy működése nem csökkent (élettani hormonértékek!) . A kezelés szerencsére nem a műtét, hanem a megfelelő, egyénre szabott immun-moduláns gyógyszeres kezelés, esetleg pajzsmirigy hormonpótlás (egyéni mérlegelés alapján). „Ne a laboratóriumi értékeket kezeljük, hanem a beteget”!.
További kivizsgálást és oki kezelést javaslok.
Jó egészséget kívánok:
Napokban javasolta egy családtagom, hogy keressek fel egy Endokrinológust. Utána olvastam mi is ez és a testem tünetei alapján igaza lehet. A leírt tünetekből sok illik rám.
42 éves vagyok a legzavaróbb és jelenleg a legelkeserítőbb a tünetekből a nagymértékű szőrnövekedés, bajusz, áll, has, kar, teljes láb és hátamon a derék részen. Természetesen gyantáztatok, de az arcomon jelentkező szőr pár nap alatt olyan csúnya, igen romokban hever a nőiességem miatta. Ezen felül lánykorom óta nem rendezett a menstruációm 30 - 79 napig bármi lehetséges. 1999-ben Dr. Czeizel Endre csapatával hormon gyógyszerek segítséggel lehetett csak gyermekem, aki azóta már 13 éves, akkor clostilbegytet kaptam és még valamit, de sajnos a másik szerre már nem emlékszem. A súlyom sem ideális, a 165 cm.-hez 73-75 kg. Pedig nagyon vigyázok magamra édesanyám cukorbetegsége miatt én is évente ellenőriztetem, mindig normál cukorértékeim vannak.
10 éves korom óta folyamatosan mozgok. Ha bármilyen életmódváltó diétát is próbálok ki míg mások dobálják le a kilókat én dupla szigorítások mellett sem fogyok max 1- 2 kg-ot. Szeretném kérdezni hová forduljak? Milyen vizsgálatokra lesz esetleg szükségem, ha hosszú várakozási idő van a TB támogatott rendelésekre, hová lehet még menni? Milyen összegre jöhet ki minden szükséges vizsgálat egy magán intézményben? Megköszönöm, ha privát választ küld részemre, de próbáltam kihagyni a túl személyes részleteket meg is jelenhet, ha másnak is érdekes lehet. Előre is köszönöm. Katalin
A kérédse összetett és levélben csak részleges választ tudok adni. Először is: nem világos, hogy milyen ok(ok) miatt kellett hormonális gyógykezelést kapniam, mit és mennyit. Ezeknek késői következményei islehetnek.
A fokozott szőrnövekedést idegen szóval hirzutizmusnak nevezzük. Ez jelenti azt a kóros állapotot, amikor nőkön fokozott szőrnövekedés jön létre a test azon részein, amelyeken ez a jelenség csak férfiakon szokott előfordulni (bajusz, szakáll, a hasa, mellkas)
Ezeket a testrészeket férfihormon-függő, un. „androgén-dependens” régióknak is hívjuk. Ettől a típusú fokozott szőrnövéstől el kell különíteni az un. „hipertrichózis” fogalmát, amely esetben a szőrösödés az egész testre közel egyenletesen kiterjed. Mindkét típusú elváltozás hormonális eredetű, de míg hirzutizmusban a nőkben élettani körülmények között kis mennyiségben is termelődő férfi (androgén) hormonok túlműködése figyelhető meg, a hipertrichózisban más hormonális szervek (pl. pajzsmirigy) kóros működése ludas a tünetek kialakulásáért. A fokozott szőrnövésnek sok oka van. Fontos hangsúlyozni, hogy a jelenséget nem szabad bagatellizálni, mert a látszólag „kisebb” kozmetikai probléma hátterében a hormonális szervek betegségei: gyulladásai, daganatai is állhatnak. A hirzutizmus oka a férfi nemi hormonok fokozott hatása a szőrtüszőkre. Ennek két fő oka lehet:
1. A férfi hormonok szintjének emelkedése a vérben
2. A hormonok iránti érzékenység fokozódása
A férfi hormonok nőkben a petefészekben és a mellékvesékben (ritkán más szervekben) képződnek. A hormonálisan kevésbé aktív férfihormont, a tesztoszteront, a vérben lévő fehérje, az SHBG („Sex Hormone Binding Globulin”) juttatja el a szervezet különböző részeibe. Az SHBG-ről lehasadó tesztoszteronból a bőrben különböző mennyiségben jelenlévő 5-alfa-reduktáz enzim egy rendkívül aktív férfihormont, a dihidro-tesztoszteront képezi, amely elsődlegesen bűnös a hirzutizmusért.
Milyen gyakori és hogyan állapíthatjuk meg a betegség fennállását?
Az USA-ban a fogamzáskorú nők 10%-át érinti. A genetikai okok fontosságát jelzi, hogy egyes családokban, bizonyos népcsoportokban (mediterrán régiókban élőknél) lényegesen gyakoribb. A betegség diagnosztizálásához a „Ferriman-Gallway” által leírt módszert használjuk (korábban csináltak Önnél ilyet?). Ennek lényege az, hogy a test 9 különböző részén határozzuk meg a szőrnövekedés mértékét és azt számokban („score”) fejezzük ki (ábra). Az érték (index) kiszámolása endokrinológus feladata. Annyit azonban célszerű tudni, hogy a 8. érték alatt a hirzutizmus enyhe, a 44. érték felett súlyos mértékű.
Milyen betegségek állhatnak a hirzutizmus hátterében?
• PCOS (policisztás ovárium tünet együttes)
• Menstruációs hormonális zavarok
• Mellékvesék túlműködése és daganatai
• Kóros elhízás, fokozott inzulin szint
• Petefészek egyes daganatai
• Pajzsmirigy betegségei
• Egyes gyógyszerek (hidantoin készítmények, egyes hormonális fogamzásgátlók, stb)
Sajnos az esetek többségében nemcsak a hirzutizmus tünetei észlelhetők, hanem paradox módon a fokozott szőrnövés mellett egyes területeken (pl. hajas fejbőrön) a szőrzet ritkulása, kopaszodás is bekövetkezhet!
Az endokrinológus feladata a fenti tünetek megtalálása és kezelése.
Jó egészséget kívánok:
Endokrinológiai szakrendelésre járok évente. A vér eredményem jó lett. Az ultrahang eredményem ez áll: a jobb lebenyben 13 mm átmérőjű közepes enhogenitású göb, a bal lebenyben egy 4 mm átmérőjű és néhány kisebb cystosus képlet látható. Az endokrin szakrendelés postázta ki az eredményemet, és annyi van ráírva, hogy javasolt évente kontroll. A problémám viszont az, hogy nyár óta rendszertelenül menstruálok, körülbelül 2 heteket késik, és azóta 15 kilót felszedtem. Lehet ennek köze a pajzsmirigyhez, vagy máshol lehet probléma? Válaszát előre is köszönöm.
Több dolgot kellene tisztázni:
1. Mi a pajzsmirigy elváltozásának oka?
2. Van-e autoimun gyulladás?
3. Van-e olyan eltérés, amely a menzeszzavarát magyarázza, mivel ez gyakran társul a pajzsmirigy elváltozásaihoz.
Részletes kivizsgálást és sze. oki kezelést javaslok ( utalok a legutóbb a pajzsmirigy göbről írte legutóbbi válaszaim egyikére).
Jó egészséget kívánok:
Tisztelt Doktor úr!
Köszönöm korábbi válaszát.
Még egy számomra tisztázó kérdést szeretnék feltenni:
Több helyen azt olvasom, illetve az endokrinológusoktól is azt hallom, hogy az Anti TPO-val járó autoimmun gyulladás nem gyógyítható, csak hormonnal pótolható a következménye, az alulműködés. Éppen ezért nem is ismétlik az Anti TPO szint mérését, csak a TSH-t, fT4-et.
Ellenben Ön több válaszában írja, hogy az oki kezeléssel, tehát autoimmun folyamat gyógyításával lehet a meddőséget, sokszoros vetélést megelőzni. Ezek szerint gyógyítható maga a Hashimotó szindróma, és nem csak kezelhető? Ez mennyiben új, kisérleti fázisban lévő kezelés, van-e már szakmai protokollja, ami helyben lakó endokrinológus számára is elérhető? Vagy ez immunológushoz tartozik, hiszen ilyenkor az immunrendszert gyógyítjuk?
Egy következő kérdésem:
Érdekelne, hogy külföldi lapokon olvastam a gluténmentes étkezésről, mint ami segíthet. Valóban van összefüggés a glutén és a Hashimotó szindróma közt?
Előre is köszönöm válaszát, nehezen tudok belenyugodni, hogy csak tüneti kezelésben részesüljek, de a betegségemet magát nem gyógyítjuk.
Köszönettel:
Somoly
Tisztelt Somoly!
Sok tévhit van a köztudatban, ezekről már sokat írtam. Néhányról említést teszek az alábbiakban.
A krónikus autoimmun gyulladás kezdetben gyakran tünetmentes, de együtt járhat átmenti pajzsmirigy érzékenységgel vagy megnagyobbodással, tömött tapintatú strúmával. Gyakori kérdés: „hogyan lehet gyulladásom, amikor lázam sem volt?” A betegséget valóban nem kíséri láz! Nagyon alattomosan alakul ki és eredményezi a pajzsmirigy pusztulását.
A pajzsmirigy komponensei: a Tireoglobulin és a pajzsmirigy peroxidáz enzim (TPO) elleni antitest mérése fontos! Észlelésekor a pajzsmirigy vékonytű biopszia (szövettani vizsgálatot) is szükséges lehet (nem feltétlen kötelező!). A betegség korai felismerése azért is lényeges, mert a tünetmentes forma („szubklinikus”) is jelentős rizikófaktora számos betegségnek, továbbá társulhat más autoimmun betegséggel.
Az autoimmun pajzsmirigygyulladásnak több formája ismert. Az egyik legfontosabb és gyakran fel nem ismert: a szülések után 3-6 hónappal kialakuló forma („poszt-partum thyreoiditis”). Jelentőségét az is mutatja, hogy a szülések után 16-18%-ban fordul elő.
A betegség lefolyásában négy stádiumot különíthetünk el:
l. Hiperfunkciós stádium: betegség kezdetétől számított 1-6 hét. A tünetek a sejtek károsodása miatt felszabaduló jelentős mennyiségű hormon következtében jönnek létre („destruktív hyperthyreosis”). Gyakran a beteget túlműködés miatt kezelik és nem gondolnak autoimmun folyamatra!Tehát el kell felejteni azt a szakmai körökben sem mindig ismert tényt, hogy az autoimmun gyulladás nem azonos a csökkent működéssel, sőt kezdetben túlműködéssel is járhat (4. táblázat)
2. Hipofunkciós stádium: a betegség kezdetétől számított 8. héttõl 4-6 hónapig.
3. Regenerációs stádium: A betegség kezdetétől számított 7-12 hónap.
4.Definitív stádium: ha a regeneráció teljes, akkor a beteg gyógyult, míg a betegek többségében súlyos, enyhe, esetleg szubklinikus hypothyreosis alakul ki (a TSH szint emelkedett, de a perifériás hormonok szintje az élettani határokon belül van).
Az autoimmun folyamat kezdetekor valóban nem feltétlen csökkent pajzsmirigyműködés. Utalok a mellékelt ábrára, ahol látható, hogy az örökletes tényezők, a környezeti tényezők (fertőzések, stressz) egyaránt felelősek az autoimmun folyamat elindulásáért és az anti-TPO elleni antitest néhány év múlva csökkent működést eredményez.
Ráadásul autoimmuneredetű pajzsmirigybetegségek (ha kiderül fennállásuk!), gyakran társulnak más kórképpel. Ezek felhívják a kezelő orvos figyelmét arra, hogy a pajzsmirigybetegség mellett más autoimmun kórkép is jelen lehet. Az egyik, gyakori betegség, a mellékvese gyulladása. Ezt e betegséget Addison kórnak hívja a szakirodalom és előfordulhat önmagában, de a leggyakrabban más betegséghez társul. A csökkent hormontermelés életveszélyes krízist eredményezhet. Ilyen betegségben több államférfi (pl.J.F. Kennedy elnök) és közismert színész is szenvedett, ill. szenved. Az ún. „kubai válság idején” Kennedy betegsége, amelyet akkor még kevésbé jól tudtak kezelni - majdnem az egész világot háborús válságba sodorta. Kennedy Addison kórját és pajzsmirigy autoimmun gyulladását 1947–ben diagnosztizálták és 36 alkalommal kezelték kórházban.. A kórtörténete alapján Kennedy már ezt megelőzően is szenvedett tünetei alapján ebben a betegségben és az orvosok azt véleményezték, hogy 1 éven belül meghal ebben a betegségben. Végül is – miként azt tudjuk - merénylet áldozata lett 1963-ban.
Nagyon fontos kitérnem arra, hogy a csökkent mellékvese működés már korábban is fennállhatott, azonban a tiroxin kezelés elkezdése hirtelen váltotta ki a kritikus állapotot. Ezért is lényeges, hogy ne az a séma (protokoll!) működjön, azaz „emelkedett TSH, tehát automatikusan pajzsmirigyhormon kezelés szükséges”, anélkül, hogy a kiváltó okokat és a kísérő betegségeket megvizsgálnák, ill. szükség szerint kezelnénk.
A pajzsmirigy kezelése előtt mindig legyen kérdés az, hogy:
• Van-e mellékvese betegsége, Addison kórja?
• Van-e más immuneredetű endokrin betegsége (pl. inzulinnal kezelt cukorbetegség, mellékpajzsmirigy gyulladás?) Van-e coeliakiája (gluten érzékenysége?9!
• Van-e más autoimmun eredetű betegsége:
o Meddőség, menzesz zavarok?
o Gyomor-bélgyulladás, nyelvgyulladás?
o Hajhullás?
o Vészes vérszegénység („anaemia perniciosa”)?
o Ízületi gyulladás?
o Hüvelygyulladás?
o Vitiligo (bőrfestékhiány)?
o Van-e ismeretlen eredetű alacsony vérnyomás?
o Van-e fokozott hajlam fertőzésekre?
o Van-e idegrendszeri autoimmun betegsége („myastenia gravis, sclerosis multiplex”)?
o Van-e szívizomgyulladása?
Ezért az egyik tünet vagy betegség felismerése után az okok keresése mellett arra is gondolni kell, hogy más, társuló betegség van-e, esetleg lappangó formában. Tudom, hogy ez a mechanikussá, „ún. protokollokká” alakult orvoslásban gyakran „elsikkad”, pedig erre gondolni valóban nem pénzkérdés!
Az autoimmun folyamat befolyásolásának több módja ismert. Ezek a hazai és nemzetközi irodalomban is olvashatók. Magam is többször publikáltam ebben a témában és a jövő héten a széleskörű továbképző előadás sorozaton ismét bemutatom a legújabb eredményeket.
Az Orvosi Hetilapban is leírtam, ennek rövid lényege a következő:A szelén nélkülözhetetlen nyomelem, amely antioxidáns hatása révén lényeges az immun és az endokrin rendszer működésében. A pajzsmirigy hormonszintézise során képződő szabad gyököknek szerepük lehet a thyreoidea autoimmun betegségeiben. A vizsgálat célja: az volt, hogy meg-határozzák a szelén kezelés hat-e a pajzsmirigy peroxidáz-, a thyreoglobulin elleni antitestek szintjére és az antioxidáns státuszra? Módszer: 132 autoimmun thyreoiditises betegben kettős vak módszerrel tesztelték a szelén hatásait. Mindkét csoportban alkalmaztak L-thyroxin szubsztituciós kezelést, így a TSH szint élettani tartományban maradt. A kezelt csoportba 70 beteg (68 nő, átlagéletkor 41,4 ± 9,5 év), a placebo csoportba 62 beteg (61 nő, átlagéletkor 42,7± 8,3 év) tartozott. A TSH, fT4, fT3, az antitestek mérését kemilumineszcens technikával végezték. A teljes antioxidáns kapacitást Randox kittel, a szérum szelén szintet atomabszorpciós módszerrel határozták meg. A kezelés során a vizsgált betegek 2x100 µg L-szelénmetionin tablettát kaptak. A betegek klinikai és laboratóriumi vizsgálatát 3 havonta végezték l éven át. Eredmények: A szelén szint a betegek szérumában lényegesen alacsonyabb volt, mint az egészséges kontrollokban. Az fT3/fT4 arány magasabb volt a szelénnel kezeltekben, mint a placebo csoportban. A szelén hatására az autoantitestek (főleg pajzsmirigy peroxidáz enzim elleni antitestek) titere szignifikánsan csökkent a megfigyelési idő végére. Inverz összefüggést találtak az antioxidáns státusz és a pajzsmirigy peroxidáz enzim elleni antitestek titere között. A pajzsmirigy térfogata a kezelt betegekben nem csökkent jelentősen. Mellékhatást a kezelés során nem tapasztaltak. Következtetés: A szelén kezelés autoantitest képzést gátló hatása miatt alkalmas az autoimmun thyreoiditises betegek kezelésére. kÉTSÉGTELEN, HOGY A KEZELÉSHEZ MEGFELELŐ GYAKORLAT ÉS A SZELÉN SZINT ELLENŐRZÉSE SZÜKSÉGES, MERT ÁRTANI IS LEHET!!!!
.jpg) |
| Anti - TPO és hypothyreosis ábra |
Jó egészséget kívánok:
szeretném a segítségét kérni! Voltam CT vizsgálaton és a következő eredmény született:
jobb oldalon a 9-es szegmentum területén egy 3 mm-es légyrészgóc látható.Egyebütt a basalis területeken körülírt góc nem látszik. pleuralis folyadékgyülem nem látható.
Mindkét ovárium baloldali túlsúllyal megnagyobbodott .Bennük néhány 10-15 mm-es folyadékdenzitásu,szél részeken kontrasztanyagot halmozó képlet látszik.A mesenterium beszürt,benne a normálisnál nagyobb számú a normál nagyság felső határát elérö nyirokcsomó látszik.
szeretném kikérni erről a leletről a véleményét! Pco-om van? vagy valami rosszindulatúságra is lehet gondolni? válaszát előre is köszönöm! Tisztelettel:Zsófi
Ebből nem lehet a PCO-ra következtetni. A kérdésről már a tisztelt Olvasóknak is sokat írtam (jelenleg a "Wellness" magazinban olvasható ezzel kapcsoltos véleményem, amelyet riport formájában közöltek).
A PCOS jelentése policisztás (sokhólyagú) ovárium szindróma . Bár az elnevezés csupán a petefészek (ovarium) betegségére utal, mégis számos hormonális és anyagcsere eltérés is áll hátterében, melyek szerteágazó tüneteket produkálnak. A hormonrendszerben keletkező zavar jellemzően nem egyik pillanatról a másikra jelentkezik, a tünetek a legtöbbször hosszú időn át, folyamatosan alakulnak ki. Egyéntől függően előfordulhat az is, hogy nem az összes, csak egy-két tünet jelentkezik.
A PCOS tünetei:
• Rendszertelen vagy hiányzó peteérés és menzesz
• Meddőség
• Sok, apró ciszta a petefészekben
• Aknés, pattanásos bőr
• Emelkedett inzulinszint a vérben, inzulinrezisztencia vagy lappangó diabétesz
• Kifejezett férfias szőrzet az arcon hason, végtagokon („hirsutizmus”)
• Hajhullás, esetleg férfias jellegű kopaszodás
• Súlyproblémák, elhízás
Lényeges, hogy az egyes tényezők összefüggenek és ok-okozati viszonyban is vannak egymással. Ugyanis az elhízás nem csak a PCOS következménye, de egyben kiváltó oka is lehet. Az elhízás gyakran jár együtt a ”metabolikus szindrómának” nevezett kórképpel. A „metabolikus szindróma” jelei a magas koleszterin, megnövekedett vérzsír- és vércukorértékek, magas vérnyomás. Ez is mutatja, hogy a zsírszövet nem egyszerűen energiaraktár, hanem fontos endokrin szerv. Az utóbbi évek kutatásai felhívták figyelmünket arra is, hogy a PCOS-s betegek egy részében a rendelkezésre álló érzékeny ultrahang vizsgálat sem tud cisztát kimutatni. Ez is azt mutatja, hogy a ciszta csak egy kóros folyamat eredménye és nem okozója.
A PCOS gyakorisága
A betegség előfordulása gyakori, de a betegek számát csak becsülni lehet. A legújabb kutatások adatai szerint a nők 5-10 százaléka szenved ebben a betegségben. Az alábbiakban részletezett tünetek is azt mutatják, hogy a menstruációs zavarokkal és a meddőséggel küszködők jelentős hányadában lehet a PCOS-t kimutatni és a mi fontosabb gyógyítani. Egyéb férfias típusú un. „hyperandrogen” állapotok másodlagosan is okozhatnak PCOS-t. Fontos, hogy a betegség jelenlétére minél előbb gondoljunk, hogy idejében felismerésre kerüljön. A korai diagnózis és az időben elkezdett komplex kezelés (diétától a gyógyszerekig) hozhat eredményt.
Hol van a hiba?
A PCOS kialakulásában döntő szerepet játszanak az örökletes tényezők Hallom a figyelmes olvasó kérdését: „amennyiben örökletes ok van a háttérben, akkor miképpen lehetséges, hogy anyámnak nem volt ilyen betegsége nekem pedig igen?„Erre a válasz kettős: egyrészt korábban a betegséget nem vagy alig ismertük. A legfontosabb azonban az, hogy az örökletes háttér inkább a hajlamot jelenti és a környezeti tényezők a meghatározó fontosságúak ahová számos anyag: vegyszerek és mérgező anyagok, hormonszerű rovarirtó szerek, növényi hormonok (u.n. EDC anyagok, erről ezen a honlapon a fuzárium gomba kapcsán az elmúlt évben már írtam) sorolhatók. Az egyértelmű fogalmazás megköveteli, hogy sokféle anyaga lehetséges, sőt azok együttese lehet a felelős, de ma a tudomány nem ismer egyetlen „bűnös anyagot„. A PCOS kialakulása általában már a pubertás előtt megindul, létrejöttében számos bonyolult mechanizmus játszik szerepet, amelynek részletezésébe azért nem kezdek, mert attól tartok, hogy ez a megértést inkább gátolná, mint elősegítené. A lényeg leegyszerűsítve az, hogy hyperandrogén (férfias) típusú hormonális változások jönnek létre.
Mi történt velem? Teszik fel a kérdést a PCOS-ban szenvedők
A hormonrendszerben keletkező zavar jellemzően nem egyik pillanatról a másikra jelentkezik, a tünetek a legtöbbször hosszú időn át (éveken), folyamatosan alakulnak ki. Egyéntől függően előfordulhat az is, hogy nem az összes, csak egy-két tünet jelentkezik.
Melyek a PCOS tünetei?
Rendszertelen vagy hiányzó peteérés és menzesz
Meddőség
Sok, apró ciszta a petefészekben
Aknés, pattanásos bőr
Emelkedett inzulinszint a vérben, inzulinrezisztencia vagy lappangó diabétesz
Férfias jellegű szőrzet az arcon és a testen (hirzutizmus)
Hajhullás, esetleg férfias jellegű kopaszodás
Súlyproblémák, elhízás
Gyakran társul a pajzsmirigy betegségeivel
Fontos megjegyeznünk, hogy az elhízás nem csak a PCOS következménye, de egyben kiváltó oka is lehet. Az elhízás gyakran jár együtt a metabolikus szindrómának nevezett kórképpel. A metabolikus szindróma jelei a magas koleszterin, emelkedett vérzsír- és vércukorértékek. Mindezek együttese, különösen öröklött hajlam esetén nagy mértékben növeli a PCOS kialakulásának kockázatát.
További vizsgálatot javaslok, tisztelettel:
T. Doktor Úr!
2077-ben pajzsmirigy betegséget állapítotak meg nálam. Azóta a bal oldalon nőtt 1 cm-t, a jobb oldali nem változott.2012-ben a vér analizálásból kiderült, hogy a hormonom jól működik, viszont a göbök befelé nőnek.
Egyenlőre a nyelésnél nem okoz problémát, de egyre többet érzem, hogy zsibbad a bal karom, az utóbbi 1 hónapban rengeteget kell krákognom /köszörülni a torkomon, hogy a letapadás felszakadjon/. A kérdésem a következő: Ön szerint elérkezett az idő a műtétre?
Várom mielőbbi válaszát.
Köszönettel: Benei Annamária
Tisztelt Benei Annamária !
A műtét idejét csak fizikális vizsgálat és a leletek együttes holisztikus értékelés után lehet meghatározni.
Hasonló kérdést gyakran kapok kedves Olvasóktól. A pajzsmirigyükben göböt észleltek és azt írják, hogy ezen a területen az orvosok körében is sok a tanácstalanság. Ezért egy rövid összefoglalót mellékelek, amelyben egyúttal bemutatok egy általam végzett viszonylag egyszerű, nem műtéti megoldást ezeknek a betegeknek a gyógyítására.
A pajzsmirigy göbös betegségei gyakran nem, vagy későn kerülnek felismerésre. Néha csak a „rutinszerűen” elvégzett vizsgálatok hívhatják fel rá a figyelmet, máskor a beteg észleli a furcsa göböt vagy göböket. Jelentőségük az, hogy nem csak kozmetikai gondot jelentenek, hanem jó és rosszindulatú daganatokat is rejthetnek. Ezek fokozott működéssel járó göbök lehetnek, amelyek sok hormont termelnek („meleg” göbök)(1.ábra). Ezek kimutatásához a pajzsmirigy megtapintása és hormon meghatározások mellett izotópos vizsgálat is szükséges. A túlműködés a hagyományos gátlószeres kezeléssel csak átmenetileg gyógyítható(!), a készítmény elhagyása után a túlműködés ismét jelentkezik. A végleges gyógyulás izotóp terápiától, esetleg műtéttől várható.
.jpg) |
| Fokozott működést okozó pajzsmirigy göb („meleg göb”) - 1. ábra |
Az ún. hideg göböknek két fő csoportja van:
• A rosszindulatú daganatok nem járnak túlzott hormon-termeléssel, különböző méretű „hideg” göbök formájában jelentkeznek. A diagnosztizálásukhoz az ún. tumor marker (thyreoglobulin) meghatározása és szövettani, citológiai vizsgálat szükséges („vékonytű biopszia”). Kezelésük műtéttel és izotóppal lehetséges.
• A jóindulatú göbök egy része ún. pajzsmirigy tömlő, szakszóval ciszta. Ezek kialakulásának sok oka lehet. Ma már tudjuk, hogy vannak több cisztával járó betegségek („policisztás pajzsmirigyek”), amelyek részben örökletesek, részben autoimmun folyamat következményei. Ezek eltávolítására általában műtétet javasolnak. Vannak azonban olyan esetek, amikor a műtét elkerülhető. A 2. ábrán látható fiatal hölgy nyakán gyorsan növekvő göb jelent meg. Műtétre jegyezték elő, amikor felkeresett panaszaival. A tapintáskor rugalmas nagy, almányi göböt észleltem. Az elvégzett ultrahang vizsgálat ciszta lehetőségét vetette fel (3. ábra).
.jpg) |
.jpg) |
| 2. ábra | 3. ábra |
Gyanúm beigazolódott, amikor elvégeztem a vékonytű biopsziát és 30 ml, csokoládészerű anyagot sikerült leszívnom.
A szövettani vizsgálat is gyulladásos folyamatot bizonyított és rosszindulatú elváltozást kizárt. A göb a leszívás azonnal eltűnt, de a ciszta azonban újra telődött és ezért ún. szklerotizációs kezelést végeztem, amelynek lényege, hogy a leszívott váladék helyére speciális anyagot fecskendeztem. A kezelés megismétlése után a ciszta nem telődött (4. ábra, 5. ábra).
.jpg) |
.jpg) |
| 4. ábra | 5. ábra |
Az eljárás csak a jóindulatú göbök esetén alkalmazható, de ezeknek a betegeknek ez az eljárás feltétlen előnyös, mert elkerülhetik a műtétet, sőt gyakran az esetleges további műtéti beavatkozásokat is.
Jó egészséget kívánok:
Tisztelt Professzor Úr!
A segítségét szeretném kérni. 27 éves nő vagyok, tavaly nézték meg a TSH, T4 valamint Anti TPO értékeimet. Az utóbbi kettő referenciaértéken belül volt, még a THS értékem 6,04 mIU/L volt. Mivel tüneteket nem észleltem, így nem kértem a gyógyszeres kezelést. Idén, március elején elmentem egy teljes vérképre, ahol minden értékem rendben volt, kivéve a TSH értékem, ami 9,05 uIU/L lett. Nagyon megijedtem ettől az eredménytől, nem értettem, hogy hogy lehet ez, ha semmilyen tünetet nem produkálok (vagy lehet nem veszem észre)? Március 22-én ismét vérvételen voltam, ahol a TSH értékem 3,59 mIU/L lett (a T4 és Anti TPO továbbra is ref. értéken belül van. ). Lehetséges, hogy két hét alatt ilyen mértékben ingadozott a THS értékem? Az uIU/L és mIU/L egy és ugyanaz az érték? Esetleg befolyásolhatta az eredményemet, hogy a március elejei vérvétel előtt edzeni voltam? Előre is köszönöm a segítségét!
Tisztelt Kérdező!
Mi tehát a TSH?
Ez egy olyan fehérje, amelyet az agyalapi mirigy (nem a pajzsmirigy!) állít elő, de szükséges a pajzsmirigy működéséhez. Amennyiben a TSH értéke emelkedett, a pajzsmirigy működése általában csökkent, amennyiben a TSH lényegesen csökkent, akkor gyakran beszélhetünk fokozott működésről. A nagy kérdés, hogy mikor mondhatjuk azt, hogy a beteg TSH értékei „normálisak” vagy az ún. referencia tartományon belüliek?
Fiatal koromban nagyon örültem annak, hogy saját fejlesztésű módszerrel a hormonok szintjét meg tudjuk határozni. Azt reméltük, hogy ezzel a dolgok nehezén túl vagyunk. Tévedtünk! A rendelkezésünkre álló módszerek nem az aktív, a pajzsmirigy működését fokozó TSH aktivitását, hanem mennyiségét mérik. Ezért fordul elő gyakran, hogy két egyénnek azonos a TSH értéke, mégsem azonos a pajzsmirigyműködése.
Fontos azonban tudni - a teljesség igénye nélkül -, hogy nincs „köbe vésett” normális érték! Figyelembe kell venni a következőket:
• Az egyéni, azaz individuális TSH tartományt
• a referenciatartomány meghatározásánál az életkort (TSH szintje az életkorral nő, így a 4 mIU/l feletti, de 10 mIU/l alatti érték akár normális is lehet időseknél)
• a beteg lakóhelyének jódellátottságát
• a beteg nemét
• az évszakot
• napszakot
• a kísérő betegségeket (az intenzív osztályokon az infarktusos betegek, ill. a krónikus súlyos senyvesztő betegek vérében a TSH érték alacsony, vagy nem is mérhető. Gyakran hívtak ilyen betegekhez konzíliumba és nehéz volt a kollégákkal is elfogad-tatni, hogy betegeknek nincs fokozott pajzsmirigyműködésük!)
• az alkalmazott gyógyszereket!
• a vizsgálati módszereket
• az beteg vérében kimutatható autoimmun gyulladást jelző anyagokat (pl. TPO elleni antitestek)
• felszívódási viszonyokat
• TSH elleni antitest jelenlétét
Mi az ún. normál érték?
Az alábbiak az irányadók a TSH értékek esetében. Hangsúlyozni kell, hogy csak irányadóak és nem jelentenek az esetek egy jelentős részben diagnózist (1. táblázat) mellékelem
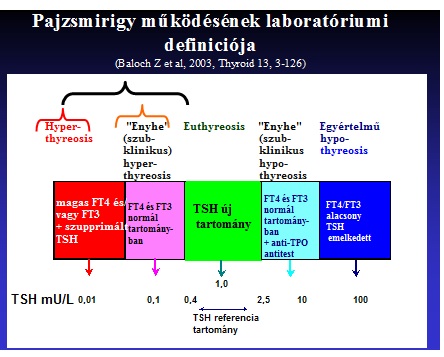 |
| 1 táblázat |
További immuno-endokrin vizsgálatot, sze. kezelést javaslok.
Jó egészséget kívánok:
Pajzsmirigy túlműködésem volt 2009-ben, jódizotópot kaptam rá. Utána szépen beállt az érték 1,6-re. (Úgy tudom, 0,380-4,5 között optimális a tsh érték). Több év küzdelem után végre babát várok, most a 19. hétben vagyok, és a laboreredményeim között szemet szúrt, hogy a tsh-m 0,165-ön van. A többi hormon-érték jó, bár azok mindig is jók voltak. Úgy tudom, a túlműködésre amúgy sincsen más mód a jódizotópon kívül, az pedig ilyenkor, terhesség alatt kizárt, de kell attól tartanom, hogy a babát károsodás érheti, összefügg-e ez magával a terhességgel? Bioptron lámpával próbálom kezelgetni, valamint a Béres cseppet szedem reggel-este 20-20 cseppet, ez a jódizotóp után is sokat segített az egyensúly megteremtésében... Ez az eredmény kb. 3 hetes, a héten megint szeretném megnézetni, hátha változott azóta. Milyen következményei lehetnek, ha nagyon lecsökken az érték? Válaszát előre is köszönöm! Tisztelettel: Zsuzsa
Úgy érzem, hogy a sok információban helyenként eltévedt.
A legfontosabb: legyen nyugodt, remélhetőleg semmi külnösebb probléma nem következett be.
A következők lényegesek:
-tisztázni kellene, hogy milyen gyógyszereket szed!
- Az Amerikai Pajzsmirigy Társaság 2011-ben dolgozta ki terhességben a TSH ún. normál értékeire és a kezelésre vonatkozó ajánlásait. (American Thyroid Association Pregnancy and Postpartum Guidelines. Stagnaro-Green, Alex, et. al. "Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease During Pregnancy and Postpartum." Thyroid. Volume 21, Number 10, 2011).
Első trimeszter: 0.1-2.5 mIU/L
Második trimeszter: 0.2-3.0 mIU/L
Harmadik trimeszter: 0.3-3.0 mIU/L
Jó egészséget kívánok, tisztelettel:


















.jpg)











